在宅療養支援診療所(在支診)ないしは在宅療養支援病院(在支病)という言葉をご存知の方は多いでしょう。
ただ、その内実について詳しい方はそれほど多くはないかもしれません。
しかし、実は「在宅医療」を語る際に欠かせないのが、この在宅療養支援診療所/病院なのです!
以下、2016年7月時点の最新データも踏まえながら、在宅療養支援診療所/病院について概説していきます。
【PR】
看護師の転職を考えている方は
こちらがオススメです♪

本記事の目次
在宅療養支援診療所/病院とは
在宅療養支援診療所/病院とは、2006年に創設された、在宅医療の中心的な役割を担う診療所(または病院)です。
その目的は、「高齢者が看取りまでを含めたトータルなケアを住み慣れた自宅や地域で受けられること」になります。
厚生労働省の資料によれば、各々次のように説明されています。
- ・在宅療養支援診療所(在支診):地域において在宅医療を支える24時間の窓口として、他の病院、診療所等と連携を図りつつ、24時間往診、訪問看護等を提供する診療所
- ・在宅療養支援病院(在支病):診療所のない地域において、在宅療養支援診療所と同様に、在宅医療の主たる担い手となっている病院
在支診・在支病には。24時間体制で患者・家族からの連絡を受け、必要な場合は往診や訪問看護を提供するといった高いレベルのサービス提供が求められています。
その代わり、診療報酬上で他の医療機関よりも高い点数が算定できる項目などが設定されているのです。
在宅療養支援診療所/在宅療養支援診病院の要件
では、在宅療養支援診療所/病院と認定されるためにはどのような要件をクリアしなければならないのでしょうか。
以下、表にしてまとめておりますので、ご参照ください。
| 【在宅療養支援診療所の主な施設基準】 ※参考資料 |
| 1. 診療所である 2.24時間連絡を受ける医師又は看護職員を配置し、その連絡先を文書で患家に提供している 3.当該診療所を中心として、24時間往診が可能な体制を確保し、往診担当医の氏名、担当日等を文書で患家に提供している 4. 当該診療所の医師の指示に基づき、24時間訪問看護の提供が可能な体制を確保し、訪問看護の担当看護職員の氏名、担当日等を文書で患家に提供している 5. 在宅療養患者の緊急入院を受け入れる体制を確保していること 6. 連携する保険医療機関、訪問看護ステーションに適切に患者の情報を提供している 7. 年に1回、看取りの数を報告している ※3~5においては、連携する保険医療機関や訪問看護ステーションにおける対応でも可 なお、2016年度の診療報酬改定にて、在宅医療を専門に実施する在宅療養支援診療所に対する評価が新設されました。
|
| 【在宅療養支援病院の主な施設基準】 |
| 1. 200床未満又は4km以内に診療所がない病院 2. 24時間連絡を受ける体制を確保している 3. 24時間往診可能である 4. 24時間訪問看護が可能である 5. 緊急時に入院できる病床を確保している 6. 連携する保険医療機関、訪問看護ステーションに適切に患者の情報を提供している 7. 年に1回、看取りの数を報告している ※4については、連携する保険医療機関や訪問看護ステーションにおける対応でも可 |
在宅療養支援診療所の届出数推移
上記のような要件をクリアしなければならないわけですが、現在までの在宅療養支援診療所の届出数はどのようになっているのでしょうか。
それを示すのが、下図になります。
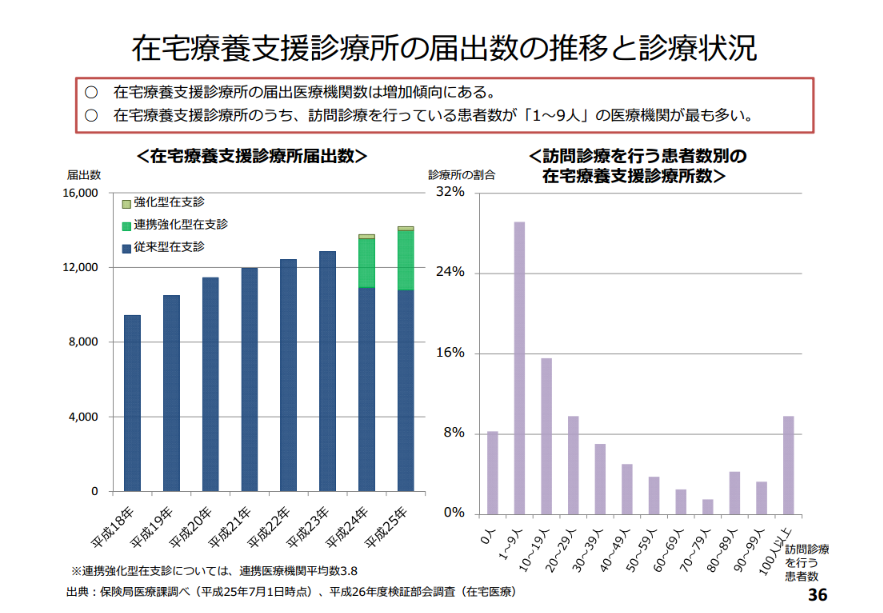
画像出典:中医協総-6 27.2.18(p36)
在宅医療の現在の体制と在宅療養支援診療所/病院の位置づけ
さて、在宅療養支援診療所/病院の概要は上述した通りですが、ここで在支診/在支病の「在宅医療における位置づけ」についての資料をご紹介いたします。
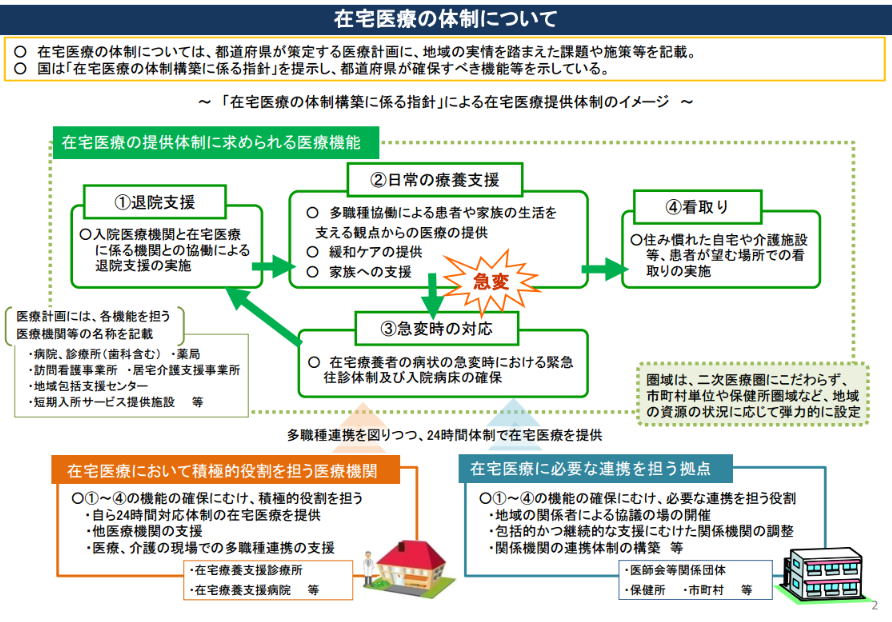
また、在宅療養の関係機関を一覧カした下図(特に、赤線部)をご覧いただければ分かるように、
「退院支援」「日常の療養支援」「急変時の対応」「看取り」と、在宅医療のすべての工程に関わるのが、在宅療養支援診療所/病院です。
このことから、その役割の重要性がなんとなく理解できるのではないでしょうか。
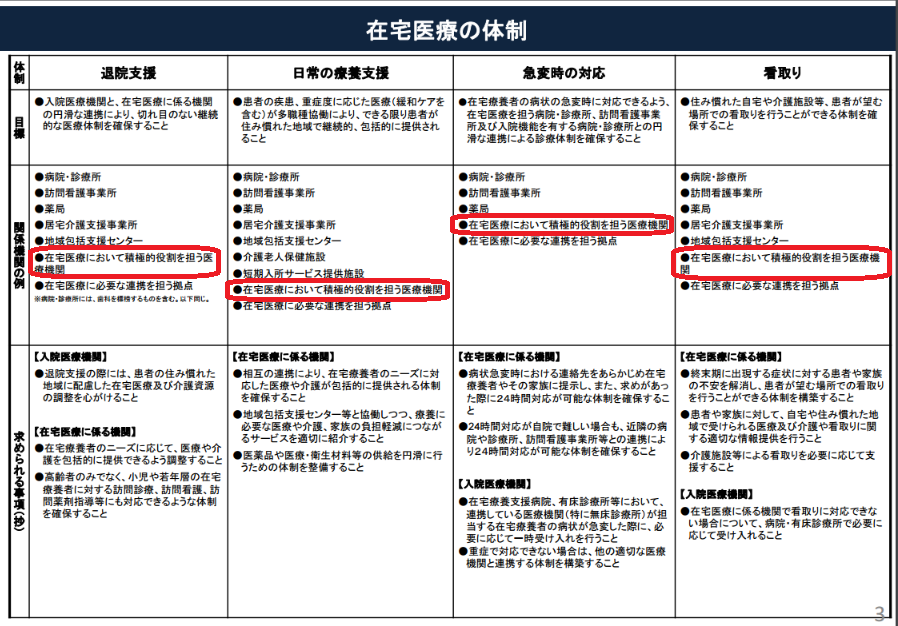
画像出典:第1回全国在宅医療会議 参考資料2(平成28年7月6日)
機能強化型在宅療養支援診療所/病院とは
機能強化型在宅療養支援診療所/病院は、2012年度の診療報酬改定により創設された制度です。
機能強化型:複数の医師が在籍し、緊急往診と看取りの実績を有する医療機関(地域で複数の医療機関が連携して対応することも可能)が往診料や在宅における医学管理等を行った場合に高い評価を行う
具体的には、上記で挙げた「通常」の要件に加えて、下表の要件が課せられています。
| 【機能強化型在宅療養支援診療所/病院の主な施設基準】 |
| 1. 在宅医療を担当する常勤の医師が3名以上配置 2. 過去1年間の緊急の往診の実績を5件以上有する 3. 過去1年間の在宅における看取りの実績を2件以上有している ※上記の要件については、他の連携保険医療機関(診療所又は200床未満の病院)との合計でも可 |
なお、注記にもあるように、機能強化型在支診/病院にはさらに「単独」と「連携」の2種類があることは注意しなければなりません。
「単独」とは、「他の診療所との機能連携は図らず、上記条件を診療所単独で満たし、24時間365日連絡のつく体制を整えている診療所」のことを指しますが、
実質的には「在支診にとって”24時間365日対応”は大きな負担」(出典)ですので、
「他の在宅療養支援診療所で診られている患者様と当院の患者様の情報を共有し、互いの緊急時に連携し往診へ伺う診療体制」、すなわち「連携」型になる必要がある診療所が多いと言えるでしょう。
在宅療養支援診療所/病院の課題・これから
看護師・訪問看護ステーションとの連携が重要!
たとえば、医療法人社団実幸会の苛原実氏が平成25年8月30日に公開している「在宅療養支援診療所の24時間対応~看護師との連携~」という文書では、次の提言がなされています。
在宅療養支援診療所がその役割を発揮するためには、看護師、特に訪問看護ステーションとの連携が重要になってくる。在宅療養支援診療所(医師)だけではこれからの在宅療養患者を支えることはできない。医療的ケアが多い患者や状態が不安定な患者においては、訪問看護の利用を促し、日頃から療養環境を整え、介護者の介護力・判断力を養うとともに、いざという時の対応力を強めておく。これにより、患者にとって安心な環境が整い、在宅療養支援診療所の人的・経済的負担が軽減される。結果として効果的な在宅療養支援の実施とその適切な医療費(財政)の充当により、今後の在宅医療の普及につながっていく。
「機能強化型」を活かすためには「診診連携」の必要性あり
株式会社メディヴァは、『在支診の”24時間・365日対応”における課題の抽出および負担軽減策の検討』を目的に東京都・神奈川県・千葉県・埼玉県内の無作為に抽出した500ヵ所の在支診に対してアンケート調査を実施しました。
そのレポート「在宅療養支援診療所に求められる”24時間・365日対応”について」によれば、次のような結論が述べられています。
本アンケート調査では、約41.6%の在支診が機能強化型を届出しているにもかかわらず、コール対応や緊急往診対応を他の医療機関と連携して行っている機能強化型在支診はわずか約4%に過ぎないことが明らかになりました。医師それぞれの考え方や環境要因があるにせよ、国があげた推進策がすすめられているにもかかわらず、これだけ多くの医師が1人での対応を行っている、あるいは毎日オンコールを担当している現状は、さらなる対策や抜本的な見直しが求められている証左にほかなりません。
診療所の常勤医師複数体制化を除けば、診診連携や訪問看護ステーションとの連携が最も有力な対応策であることは論をまちません。しかし、実際には地域ごとの事情、参加する医師たちの意向や事情もさまざまであることから、全国で広く診診連携グループが活動する状況にはいまだ至っていません。
診診連携を行うには単に医師同士の協力・連携だけでなく、副主治医の決定方法とその役割、患者情報共有の仕組み、副主治医の待機・出動方法、診療録の作成と副主治医への報酬支払いなどといった多くの事務的な決め事・ルール作りがかかせません。それを診療で多忙を極めている医師同士で行うのは不可能であり、事務的なサポート、運営管理が必要です。
在宅療養支援診療所/病院 まとめ
「在宅療養支援診療所/病院の課題・これから」の章で述べたように、在宅医療においては一言で言うと「連携」が必要不可欠です。
しかし、「連携連携」と叫んでいるだけでは何も生まれません。
個々人が、それぞれのケースにおいて主体的に動き、モデルケースを次々に作っていくことでしか道は作っていけないと思います。
それは、たとえば「病院」と「在宅」といった大きな枠組みでも同じこと。
変革の時代を迎えているからこそ、一個人の動きが非常に重要です。
今後も、知識を蓄えつつ、自分にはどのような役割が果たせるだろうかということを考え、実行することが大事なのではないでしょうか。
【PR】
看護師の転職を考えている方は
こちらがオススメです♪
|
この記事はいかがでしたか? ・週一回なら、まぁ見てもいいかな♪ といった方は是非ご登録をお願いします!!
下記リンクからの無料会員登録で、 メルマガ受け取り@毎週土曜日 診療報酬改定まとめ資料受け取り などが可能になります!! (もちろん、わずらわしい情報は一切お送りしませんよ♪)
|
| ☆関連お役立ち情報☆ |
|
・【K-WORKER 山上所長インタビュー第1回】全員車いすで仕事!?被介護者の〇〇に着目するワケ |
| ☆おすすめのまとめ記事☆ |
★ここまでで分からない用語はありませんでしたか? そんな方は・・・
関連する記事
『在宅医療・ホスピスのイロハ』 ~第5回:近年の行政の動き(1)~
行政の動きを切り口に在宅医療・ホスピスを紐解いていきます。
【看取りに係る診療報酬改定2016】在宅医療における看取り実績に関する評価の充実(用語説明付)
「看取り」に関わる改定項目(「在宅医療における看取り実績に関する評価の充実」)を、用語解説を含め、わかりやすく整形してご説明します。
『在宅医療・ホスピスのイロハ』 ~第8回:まとめ~
在宅医療・ホスピスのイロハの最終回です。総括していきます。
『在宅医療・ホスピスのイロハ』 ~第7回:今後の在宅医療・ホスピス界の課題~
訪問医療やホスピスが抱える課題をまとめてみました。業界的な課題に私たちはどう貢献できるでしょうか。
『看護師と訪問看護師のイロハ』 第4回:目的
今回は訪問看護と看護の「目的」を軸に比較していきます。