2016年度診療報酬改定の主旨 :「機能分化」と「在宅推進」
さて、診療報酬は2年ごとに改定されるもので、ご承知の通り2016年に改定がされたため、そちらに話題を移したいと思います。
2016年度の診療報酬改定の主旨は、「(病院の)機能分化」と「在宅推進」でした。
これは、当然のことながら地域包括ケアシステムの方向性に紐づいています。
地域包括ケアシステムについては、ビーナースの他記事でも多く触れていますので詳細説明は割愛します。
ここでは、一部「病院と在宅の関わり」という観点から政府資料を転載致します。
2016年度診療報酬改定に見る、病院の在宅との連携機会
今回の診療報酬改定の中でも、病院と在宅双方にかかわる改定として注目されたのが「退院支援」でした。
※退院支援については、たとえば「これからの看護師に必要な「退院調整能力」(1)」(外部サイト)という記事で詳しく説明されているので、ご参照ください
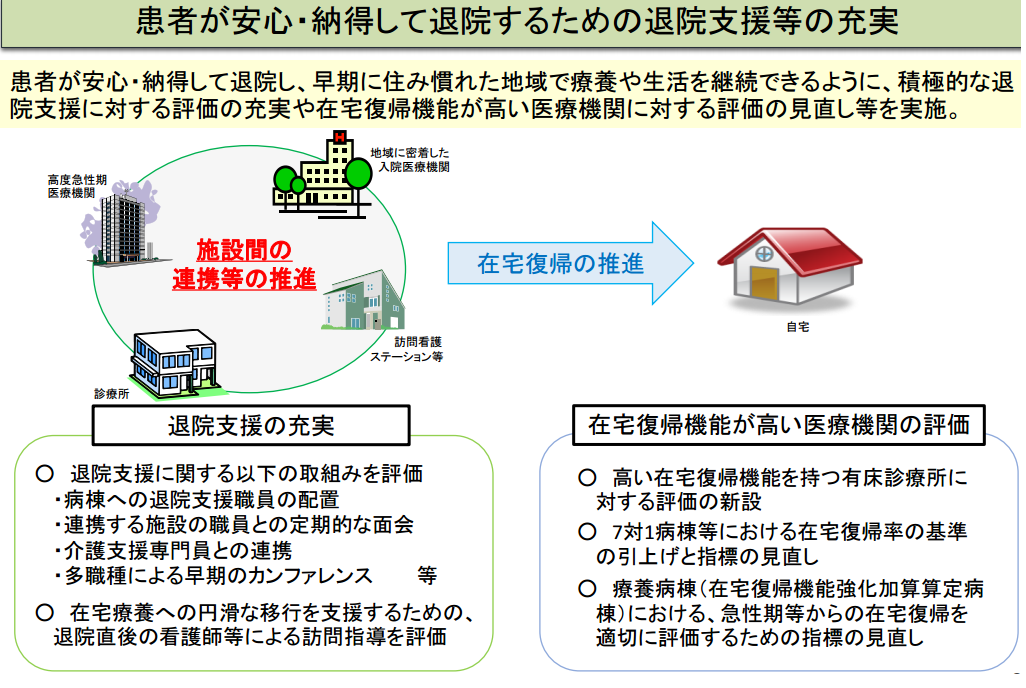
画像出典:jshp.or.jp
2016年度診療報酬改定(在宅関連項目)の詳細:資料のご紹介
ビーナースでは、2016年度の診療報酬改定について、基礎用語の説明を加えたうえで、順次整理してお伝えしています。
下図は、訪問看護と緩和ケアに関する診療報酬改定項目をすべてPDFにてまとめた資料の目次ページになります。
診療報酬改定についてご興味がある方は、是非下記のリンクから閲覧してみてください。
画像出典:be-nurse.com
「在宅シフト」に関する特記しておくべき問題点
細かな問題点は、どんな制度や構想にも存在するもの。
しかし、おおもとの目的や方向性を間違っていては、細かな問題点を指摘したところで大きな意味を持ちません。
ここでは大局観に立って、問題提起をしたいと思います。
「在宅シフト」は、そもそもビジョンが明確でない
本来、何らかの目標を立てる際には、「〇〇するための△△」といったように、目的を明確化すべきですが、地域包括ケアシステムではそれが不十分です。
単に「医療費の高騰を抑えるための」在宅シフトでは、根本解決など絶対にありえませんし、具体的な行動基準にもなりえません。
これが、最大の問題点だと考えています。
たとえば、「医療費を何%削減できたら『成功』といったんしておくのか」、「医療費削減した場合の最低限度の生活は具体的にどんな水準なのか」、「そもそも在宅シフト以外の道は本当に無いのか」など、もっと根本的な議論が必要な箇所はいくらでもあるはずなのです。
医療者も患者も、意識はそんなにすぐには変わらない
医療者側には「介護と医療は別物」(引用元)という認識があったり、患者サイドには「病気になったらとりあえず病院へ」という思考に慣れっこになってしまっているのが現状かと思います。
もちろん、「すべての人がそうである」ということは言えませんが、こうした意識は厳然としてあるのではないでしょうか。
そうした中では、「高齢者本人や家族はもとより、事業者や地域住民に在宅医療・介護への理解と覚悟が問われるが、家族や親族のサポートが得られにくくなっている」(引用元)という状態はすぐに解消できるものではないでしょうし、「地域全体で医療や介護、行政との垣根をなくしていくことが求められて」いる以上、人々の意識の変容を促進するための動機付けが不可欠です。
にも関わらず、上述したように「医療費の抑制」が主たる動機になっているようでは、人々の行動は生まれることはないでしょう。
神経科学の研究でも、「人は明るい未来を想像できるからこそ行動を起こすことができる」(参照 [英文サイト; optimism bias] )とされています。
このことからも分かるように、ビジョンの欠如は致命的な欠陥と言わざるを得ません。
※参考資料:厚生労働省『地域包括ケア実現に向けサービス提供の現場が抱える課題とその対応策のあり方に関する調査研究事業報告書』
▶ 次ページへ:現在の「在宅シフト」の頓挫が生む、〇〇な看護師の需要とは??
![]()
関連する記事
【地域包括ケアシステムに係る診療報酬改定2016】在宅医療における重症度・居住場所に応じた評価
「地域包括ケアシステム」に関わる改定項目(「在宅医療における重症度・居住場所に応じた評価」)を、用語解説を含めてご説明します!
【地域包括ケアシステムに係る診療報酬改定2016】有床診療所における在宅復帰機能強化加算の新設(用語説明付)
「地域包括ケアシステム」に関わる改定項目(「有床診療所における在宅復帰機能強化加算の新設」)を、用語解説を含めてご説明します!
『在宅医療・ホスピスのイロハ』 ~第1回:概要~
シリーズの手引きとして、日本の医療関連の議論の問題点および本シリーズの意義を解説しています。
【地域包括ケアシステムに係る診療報酬改定2016】小児在宅医療に係る評価の推進(用語説明付)
「地域包括ケアシステム」に関わる改定項目(「小児在宅医療に係る評価の推進」)を、用語解説を含めてご説明します!
【地域包括ケアシステムに係る診療報酬改定2016】退院直後の在宅療養支援に関する評価(用語説明付)
「地域包括ケアシステム」に関わる改定項目(「退院直後の在宅療養支援に関する評価」)を、用語解説を含めてご説明します!
